MINIDIAB Tablet
ក្រុមហ៊ុនផលិតឱសថ:
Pfizer Italia S.r.l. Italy
- សារធាតុសកម្ម
- ប្រសិទ្ធិភាពព្យាបាល និង កម្រិតប្រើប្រាស់
- ហាមប្រើ
- ផលរំខាន
- អន្តរប្រតិកម្ម
- ស្ត្រីមានផ្ទៃពោះ និង ស្ត្រីបំបៅដោះកូន
- ការប្រុងប្រយ័ត្នជាពិសេស
- សកម្មភាពឱសថ បរិយាយប័ណ្ណឱសថ
-
សារធាតុសកម្ម
Glipizide 5mg
-
ប្រសិទ្ធិភាពព្យាបាល និង កម្រិតប្រើប្រាស់
គុណភាពព្យាបាល៖
Glipizide ប្រើសម្រាប់ព្យាបាលជាជំនួយមួយដល់ការតមរបបអាហារ និងការហាត់ប្រាណដើម្បីធ្វើឱ្យការគ្រប់គ្រងជាតិស្ករក្នុងឈាមចំពោះអ្នកជំងឺទឹកនោមផ្អែមប្រភេទ2បានកាន់តែប្រសើរ។
កម្រិត និងរបៀបប្រើ៖
ដូចពួកឱសថបញ្ចុះជាតិស្ករដទៃទៀតដែរ កម្រិតប្រើប្រែប្រួលទៅតាមបុគ្គលម្នាក់ៗ។
ការលេបរយៈពេលខ្លីនៃ glipizide អាចគ្រប់គ្រាន់នៅអំឡុងពេលបាត់បង់ការគ្រប់គ្រងបណ្តោះអាសន្នលើអ្នកជំងឺដែលជាធម្មតាគាត៉គ្រប់គ្រងជាតិស្ករបានដោយការតមអាហារ។
ជាទូទៅ Glipizide គួរប្រើ 30នាទីមុនពេលបរិភោគអាហារដើម្បីទទួលបាននូវការកាត់បន្ថយការកើនជាតិស្ករក្នុងឈាមក្រោយពេលបាយបានច្រើន។
កម្រិតប្រើដំបូងគឺ 5មីលីក្រាមក្នុងមួយថ្ងៃ លេបមុនពីសាអាហារពេលព្រឹក ឬមុនអាហារថ្ងៃត្រង់។ អ្នកជំងឺជាមនុស្សចាស់ និងអ្នកជំងឺផ្សេងទៀតដែលមានហានិភ័យនៃការថយចុះជាតិស្ករក្នុងឈាម កម្រិតប្រើដំបូងគួរប្រើ 2,5មីលីក្រាម។
Indications&Dosage
an adjunct to diet and exercise to improve glycemic control in adults with type 2 diabetes mellitus.
Dosage
As for any hypoglycemic agent, dosage must be adapted for each individual case.
Short-term administration of glipizide may be sufficient during periods of transient loss of control in patients usually controlled well on diet.
In general, glipizide should be given approximately 30 minutes before a meal to achieve the greatest reduction in postprandial hyperglycemia.
Initial Dose
The recommended starting dose is 5mg/day, given before breakfast or the mid-day meal. Elderly patients and other patients at risk for hypoglycemia may be started on 2.5mg.
Titration
Dosage adjustments should ordinarily be in increments of 2.5 or 5mg, as determined by blood glucose response. At least several days should elapse between titration steps.
Maintenance
Some patients may be effectively controlled on a once-a-day regimen. The maximum recommended single dose is 15mg. If this is not sufficient, splitting the daily dosage may prove effective. Doses above 15mg should ordinarily be divided. Total daily dosage above 15mg should ordinarily be divided. Total dosage above 30mg have been safely given on a trice a day basis to long-term patients. Patients can usually be stabilized on a dosage ranging from 2.5 to 30mg daily. The maximum recommended daily dosage is 40mg.
Use in Children
Safety and effectiveness in children have not been established.
Use in Elderly and in High Risk Patients
To decrease the risk of hypoglycemia in patients at risk including elderly patients, debilitated, malnourished or patients with irregular caloric intake and patients with impaired renal or hepatic function, the initial and maintenance dosing should be conservative to avoid hypoglycemic reactions.
Patients Receiving Insulin
Many stable type 2 diabetic patients receiving insulin may be transferred safely to treatment with glipizide. When transferring patients from insulin to glipizide, the following general guidelines should be considered: For patients whose daily insulin requirement is 20 units or less, insulin may be discontinued and glipizide therapy may begin at usual dosages. Several days should elapse between titration steps.
During the insulin withdrawal period, the patients should self-monitor glucose levels. Patients should be instructed to contact the prescriber immediately if these tests are abnormal. In some cases, especially when the patient has been receiving greater than 40 units of insulin daily, it may be advisable to consider hospitalization during the transition period.
Patients Receiving Other Oral Hypoglycemic Agents
No transition period is necessary when transferring patients to glipizide. Patients should be observed carefully (1-2 weeks) for hypoglycemia when being transferred from longer half-life sulfonylureas (e.g., chlorpropamide) to glipizide due to potential overlapping of drug effect.
Combination Use
When adding other blood-glucose-lowering agents to glipizide for combination therapy, the agent should be initiated at the lowest recommended dose, and patients should be observed carefully for hypoglycemia. Refer to the product information supplied with the oral agent for additional information.
When adding glipizide to other blood-glucose-lowering agents, glipizide can be initiated as 5mg. Those patients who may be more sensitive to hypoglycemic drugs may be started at a lower dose. Titration should be based on clinical judgment.
-
ហាមប្រើ
Glipizide ហាមប្រើជាមួយអ្នកជំងឺដូចជា៖
1. ចំពោះអ្នកជំងឺងាយមានប្រតិកម្មជាមួយនឹង Glipizide ឬជាមួយសារធាតុផ្សំផ្សេងទៀតរបស់ឱសថនេះ។
2. ជំងឺទឹកនោមផ្អែមប្រភេទ១ ជំងឺទឹកនោមផ្អែម Ketoacidosis, ជំងឺទឹកនោមផ្អែមសន្លប់ធំ។
In patients with:
Hypersensitivity to glipizide or any excipients in the tablets.
Type 1 diabetes, diabetic ketoacidosis, diabetic coma.
-
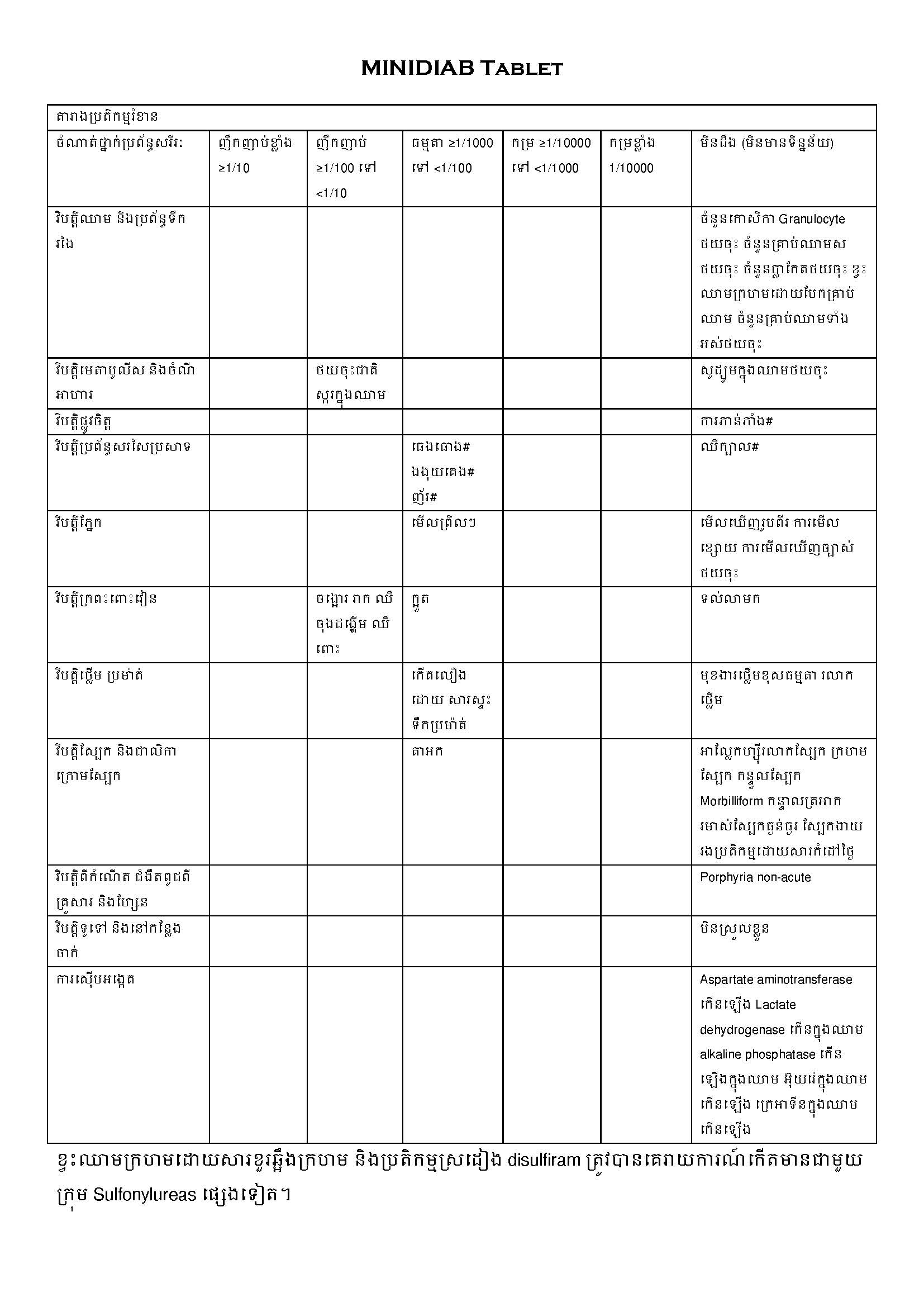
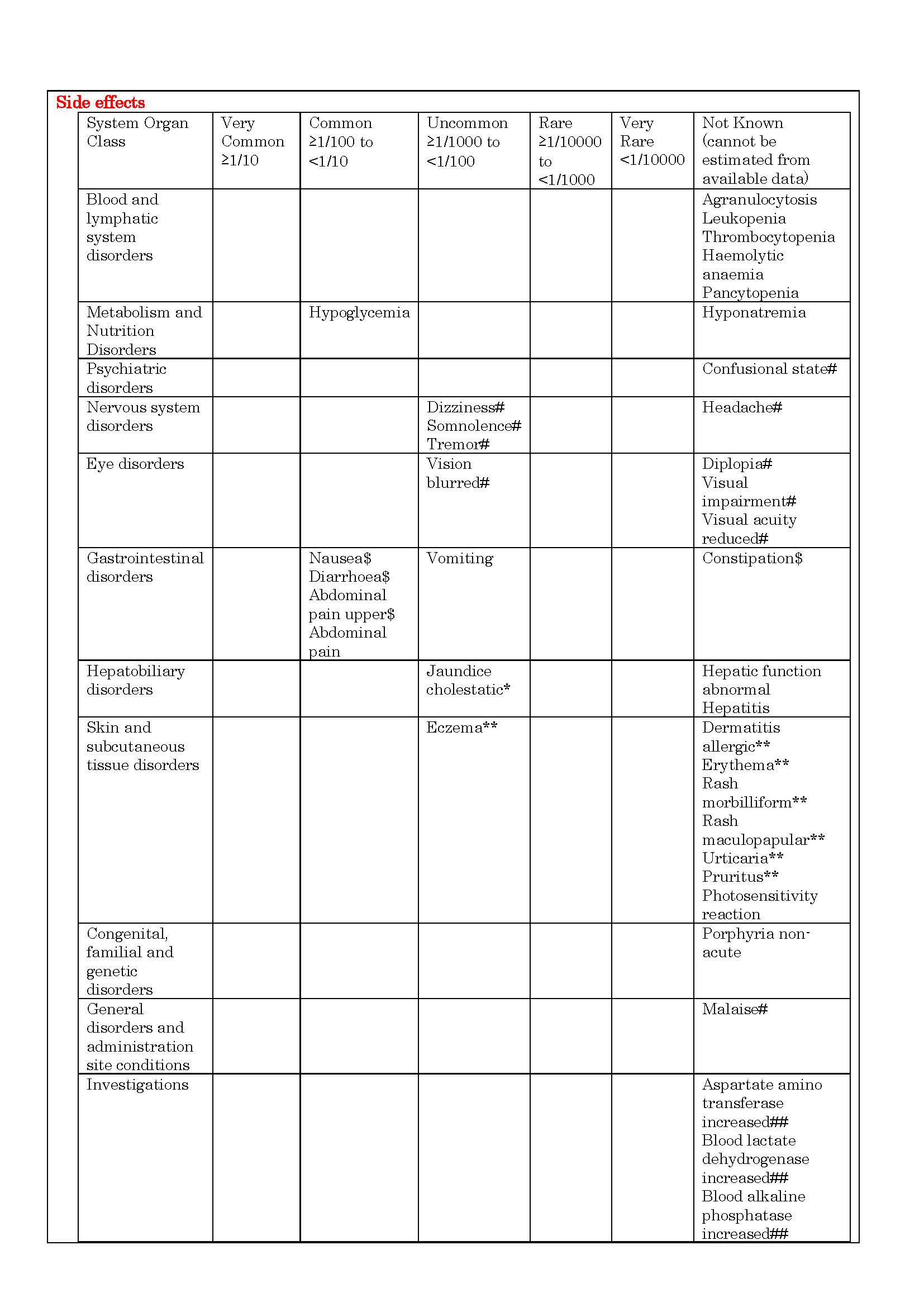
ផលរំខាន

-
អន្តរប្រតិកម្ម
ឱសថដូចតទៅនេះទំនងជាបង្កើនឥទ្ធិពលបន្ថយជាតិស្ករក្នុងឈាម៖
ឱសថប្រឆាំងមេរោគផ្សិត
Miconazole: ធ្វើឱ្យកើនឡើងនូវប្រសិទ្ធភាពបន្ថយជាតិស្ករក្នុងឈាម អាចធ្វើឱ្យមានរោគសញ្ញានៃការថយចុះជាតិស្ករក្នុងឈាម ឬអាចឱ្យសន្លប់។
Fluconazole: មានរបាយការណ៍នៃការថយចុះជាតិស្ករក្នុងឈាមនៅពេលលេបដំណាលគ្នានៃ Glipizide និង Fluconazole ជាលទ្ធផលគឺធ្វើឱ្យកើនឡើងនៃរយៈពេលបញ្ចេញចោលក្រៅខ្លួនពាក់កណ្តាលនៃ Glipizide។
Voriconazole: ទោះបីគ្មានការសិក្សា Voriconazole អាចកើនឡើងក្នុងប្លាស្មានៃពួក Sulfonylureas (ឧទា. Tolbutamide, glipizide និង glyburide) ហេតុនេះហើយបានបណ្តាលឱ្យមានការថយចុះជាតិស្ករក្នុងឈាម។ ត្រូវធ្វើការត្រួតពិនិត្យតាមដានដោយយកចិត្តទុកដាក់នៃជាតិស្ករក្នុងឈាមនៅពេលលេបដំណាលគ្នា។
Nonsteroidal Anti-inflammatory Drugs (ឧទា. Phenylbutazone)
បង្កើនប្រសិទ្ធភាពបន្ថយជាតិស្ករក្នុងឈាមរបស់ពួក Sulfonylureas (បណ្តេញ Sulfonylureas ដែលភ្ជាប់ជាមួយប្រូតេអ៊ីនបា្លស្មា និង/ឬបន្ថយការបញ្ចេញចោលមកក្រៅខ្លួននៃ Sulfonylureas ។
Salicylates (acetylsalicylic acid)
បង្កើនប្រសិទ្ធភាពបន្ថយជាតិស្ករក្នុងឈាមនៅពេលប្រើ Acetylsalicylic acid នៅកម្រិតប្រើខ្ពស់ (សកម្មភាពបន្ថយជាតិស្ករក្នុងឈាមរបស់ Acetylsalicylic acid).
Alcohol
បង្កើនប្រតិកម្មបន្ថយជាតិស្ករក្នុងឈាមដែលអាចបណ្តាលឱ្យសន្លប់ដោយសារការថយចុះជាតិស្ករក្នុងឈាម។
Beta-blockers
Beta-blockers ទាំងអស់បាំងបាត់នូវរោគសញ្ញានៃការថយចុះជាតិស្ករក្នុងឈាម (ឧទា៖ ញ័រទ្រូង និងបេះដូងដើរញាប់)។ ពួក Non cardioselective Beta-blockers ធ្វើឱ្យកើនឡើងគ្រោះថ្នាក់ និងភាពធ្ងន់ធ្ងរនៃការថយចុះជាតិស្ករក្នុងឈាម។
Angiotensin-converting Enzyme Inhibitors
ការប្រើ Angiotensin-converting Enzyme Inhibitors អាចបណ្តាលឱ្យកើនឡើងប្រសិទ្ធភាពបន្ថយជាតិស្ករក្នុងឈាមលើអ្នកជំងឺទឹកនោមផ្អែមដែលព្យាបាលដោយពួក Sulfonylureas រួមមាន Glipizide ។ ហេតុដូចនេះហើយត្រូវបន្ថយកម្រិតប្រើរបស់ Glipizide ។
H2 Receptor Antagonists
ការប្រើ H2 Receptor Antagonists (ឧទា៖ Cimetidine) អាចធ្វើឱ្យកើនប្រសិទ្ធភាពបន្ថយជាតិស្ករក្នុងឈាមនៃពួក Sulfonylureas រួមមាន Glipizide ។
សកម្មភាពនៃការបន្ថយជាតិស្ករក្នុងឈាមរបស់ពួក Sulfonylureas ជាទូទៅអាចកើតឡើងដោយសារ Monoamine oxidase inhibitors, quinolones ដែលភ្ជាប់ជាមួយ Protein ជាច្រើនដូចជា Sulfonamides, Chloramphenicol, Probenecid និង Coumarins ។
នៅពេលដែលឱសថនេះត្រូវបានគេប្រើ (ឬឈប់ប្រើ) លើអ្នកជំងឺដែលកំពុងប្រើឱសថ Glipizide អ្នកជំងឺគួរត្រូវតែគេតាមដានអំពីការថយចុះកម្រិតជាតិស្ករក្នុងឈាមឱ្យបានខ្ជាប់ខ្ជួន។
ឱសថដូចតទៅនេះអាចបណ្តាលឱ្យកើនជាតិស្ករក្នុងឈាម៖
Phenothiazines (ឧទា៖ Chlorpromazine) នៅកម្រិតប្រើខ្ពស់ (>100មីលីក្រាម/មួយថ្ងៃនៃ Chlorpromazine): បង្កើនកម្រិតជាតិស្ករក្នុងឈាម (បន្ថយការបញ្ចេញអាំងស៊ុយលីន)។
Corticosteroids: បង្កើនកម្រិតជាតិស្ករក្នុងឈាម។
Sympathomimetics (ឧទា៖ Ritodrine, salbutamol, terbutaline): បង្កើនកម្រិតជាតិស្ករក្នុងឈាមដោយសារតែការរំញោច Beta-2-adrenoceptor ។
ឱសថផ្សេងទៀតដែលបង្កើនជាតិស្ករក្នុងឈាម ហើយនាំឱ្យបាត់បង់ការគ្រប់គ្រងរួមទាំង Thiazides និងឱសថបញ្ចុះទឹកនោមផ្សេងទៀត ឱសថទីរ៉ូអ៊ីត Estrogens progestogens ឱសថលេបពន្យារកំណើតគ្រាប់ Phenytoin, Nicotinic acid, ឱសថ Calcium channel blocking និង isoniazid ។
នៅពេលដែលឱសថនេះ ត្រូវបានគេប្រើ (ឬឈប់ប្រើ) លើអ្នកជំងឺដែលកំពុងប្រើឱសថ Glipizide អ្នកជំងឺគួរត្រូវតែតាមដានអំពីការថយចុះកម្រិតជាតិស្ករក្នុងឈាមឱ្យបានខ្ជាប់ខ្ជួន។
Interactions
The following products are likely to increase the hypoglycemic effect:
Antifungals:
Miconazole-increase in hypoglycemic effect, possibly leading to symptoms of hypoglycemia or even coma.
Fluconazole- There have been reports of hypoglycemia following the co-administration of glipizide and fluconazole, possibly the result of an increased half-life of glipizide.
Voriconazole- Although not studied, voriconazole may increase the plasma levels of sulfonylureas, (e.g. tolbutamide, glipizide, and glyburide) and therefore cause hypoglycemia. Careful monitoring of blood glucose is recommended during co-administration.
NSAIDs: Increase in hypoglycemic effect of sulfonylureas (displacement of sulfonylurea biding to plasma proteins and/or decrease in sulfonylurea elimination).
Salicylates (acetylsalicylic acid): Increase in hypoglycemic effect by high doses of acetylsalicylic acid (acetylsalicylic action of the acetylsalicylic acid).
Alcohol: Increase in hypoglycemic reaction which can lead to hypoglycemic coma.
Beta-blockers: All beta-blockers mask some of the symptoms of hypoglycemia, e.g., palpitations and tachycardia. Most noncardioselective beta-blockers increase the incidence and severity of hypoglycemia.
Angiotensin converting enzyme inhibitors: The use of angiotensin converting enzyme inhibitors may lead to an increased hypoglycemic effect in diabetic patients treated with sulfonylureas, including glipizide. Therefore, a reduction in glipizide dosage may be required.
H2 Receptor Antagonists: The use of H2 receptor antagonists may potentiate the hypoglycemic effects of sulfonylureas, including glipizide. The hypoglycemic action of sulfonylureas in general may also be potentiated by monoamine oxidase inhibitors and drugs that are highly protein bound, such as sulfonamides, chloramphenicol, probenecid and coumarins. When such drugs are administered to (or withdrawn from) a patient receiving glipizide, the patient should be observed closely for hypoglycemia (or loss of control).
In vitro binding studies with human serum proteins indicate that glipizide binds differently than tolbutamide and does not interact with salicylate or dicumarol. However, caution must be exercised in extrapolating these findings to the clinical situation and in the use of glipizide with these drugs.
The following products could lead to hyperglycemia:
Phenothiazines at high doses (>100mg/day of chlorpromazine):
elevation in blood glucose (reduction in insulin release).
Corticosteroids: elevation in blood glucose.
Sympathomimetics (e.g. ritodrine, salbutamol, terbutaline): elevation in blood glucose due to beta-2-adrecoceptor stimulation.
Other drugs that may produce hyperglycemia and lead to a loss of control include the thiazides and other diuretics, thyroid products, estrogens, progestogens, oral contraceptives, phenytoin, nicotinic acid, calcium channel blocking drugs and isoniazid.
When such drugs are withdrawn from (or administered to) a patient receiving glipizide, the patient should be observed closely for hypoglycemia (or loss of control).
-
ស្ត្រីមានផ្ទៃពោះ និង ស្ត្រីបំបៅដោះកូន
ស្ត្រីមានផ្ទៃពោះ៖
Glipizide ត្រូវបានគេរកឃើញថាបណ្តាលឱ្យពុលដល់គភ៌តិចតួចពេលសិក្សាការបន្តពូជលើសត្វកណ្តុរ។ មិនមានការកើតផលប៉ះពាល់កូនក្នុងពោះត្រូវបានរកឃើញទេនៅក្នុងការសិក្សាលើសត្វកណ្តុរ ឬទន្សាយ។
Glipizide គួរតែប្រើក្នុងអំឡុងពេលមានផ្ទៃពោះ ប្រសិនបើផលចំណេញច្រើនជាងផលប៉ះពាល់ដល់ទារក។
ដោយសារមានទិន្នន័យដែលគេលើកឡើងថាកម្រិតជាតិស្ករក្នុងឈាមខុសធម្មតាពេលមានផ្ទៃពោះបណ្តាលឱ្យមានឧប្បត្តិហេតុខ្ពស់នៃភាពមិនប្រក្រតីរបស់ទារកពីកំណ់ើតអ្នកជំនាញជាច្រើនបានផ្តល់អនុសាសន៍ថាអាំងស៊ុយលីនគួរប្រើនៅពេលមានផ្ទៃពោះដើម្បីរក្សាកម្រិតជាតិស្ករក្នុងឈាមឱ្យនៅប្រហាក់ប្រហែលកម្រិតធម្មតាទៅតាមលទ្ធភាពដែលអាចធ្វើបាន។
កម្រិតជាតិស្ករក្នុងឈាមថយចុះរយៈពេលយូរ (4ទៅ10ថ្ងៃ) ត្រូវបានគេរាយការណ៍ចំពោះទារកដែលកើតពីម្តាយដែលប្រើឱសថពួក Sulfonylureas នៅពេលសម្រាលកូន។ ប្រសិនបើ Glipizide ត្រូវបានគេប្រើក្នុងអំឡុងពេលមានផ្ទៃពោះ វាគួរតែត្រូវបានគេបញ្ឈប់ប្រើ 1ខែយ៉ាងតិចមុនថ្ងៃសម្រាលកូនដែលគេរំពឹកទុកហើយការព្យាបាលផ្សេងទៀតត្រូវបានគេធ្វើដើម្បីរក្សាជាតិស្ករក្នុងឈាមឱ្យនៅប្រហាក់ប្រហែលកម្រិតធម្មតាទៅតាមលទ្ធភាពដែលអាចធ្វើបាន។
ស្ត្រីបំបៅកូន៖
ទោះបីជាគេមិនដឹងថាតើ Glipizide ជា្របចូលក្នុងទឹកដោះមនុស្ស ឬអត់ ឱសថក្រុម Sulfonylureas មួយចំនួនត្រូវបានគេដឹងថាជ្រាបចូលក្នុងទឹកដោះមនុស្ស។ ដោយសារការថយចុះជាតិស្ករក្នុងឈាមលើទារកដែលបៅដោះអាចកើតមាន ត្រូវសម្រេចចិត្តថាតើគួរបញ្ឈប់បំបៅដោះកូន ឬបញ្ឈប់ការប្រើប្រាស់ឱសថ ដោយគិតពីភាពមិនគ្រប់គ្រាន់ដើម្បីគ្រប់គ្រងជាតិស្ករក្នុងឈាម ការព្យាបាលដោយអាំងស៊ុយលីនគួរត្រូវពិចារណា។
Pregnancy
Glipizide was found to be mildly fetotoxic in rat reproductive studies. No teratogenic effects were found in rat or rabbit studies.
Glipizide should be used during pregnancy only if the potential benefit justifies the potential risk to the fetus.
Because data suggest that abnormal blood glucose levels during pregnancy are associated with a higher incidence of congenital abnormalities, may experts recommend that insulin be used during pregnancy to maintain blood glucose levels as close to normal as possible. Prolonged severe hypoglycemia (4-10 days) has been reported in neonates born to mothers who were receiving a sulfonylurea drug at least one month before the expected delivery ate and other therapies instituted to maintain blood glucose levels as close to normal as possible.
Lactation
Although it is not known whether glipizide is excreted in human milk, some sulfonylurea drugs are known to be excreted in human milk. Because the potential for hypoglycemia in nursing infants may exist, a decision should be made whether to discontinue nursing or to discontinue the drug, taking into account the importance of the drug to the mother. If the drug is discontinued and if diet alone is inadequate for controlling blood glucose, insulin therapy should be considered.
-
ការប្រុងប្រយ័ត្នជាពិសេស
អ្នកជំងឺខ្វះ Glucose-6-phophate Dehydrogenase
Glipizide ជាឱសថនៅក្នុងក្រុម Sulfonylurea គួរប្រើប្រាស់ដោយប្រុងប្រយ័ត្នលើអ្នកជំងឺខ្វះ Glucose-6-phosphate Dehydrogenase ។ ការព្យាបាលលើអ្នកជំងឺដែលខ្វះ Glucose-6-phosphate Dehydrogenase ដោយឱសថ Sulfonylurea អាចបណ្តាលឱ្យមានជំងឺខ្វះឈាមដោយបែកគ្រាប់ឈាមហើយការប្រើឱសថមិនមែន Sulfonylurea ជំនួសវិញត្រូវតែគិតពិចារណា។
ការថយចុះជាតិស្ករក្នុងឈាម៖
ឱសថ Sulfonylurea ទាំងអស់រួមទាំង Glipizide អាចបណ្តាលឱ្យថយចុះជាតិស្ករក្នុងឈាមធ្ងន់ធ្ងរអាចធ្វើឱ្យសន្លប់ និងតម្រូវឱ្យសម្រាកនៅមន្ទីរពេទ្យ។ អ្នកជំងឺដែលមានបញ្ហាថយចុះជាតិស្ករក្នុងឈាមធ្ងន់ធ្ងរគួរតែលៃលកធ្វើការព្យាបាលដោយគ្លុយកូសឱ្យបានសមរម្យ និងត្រូវតាមដានយ៉ាងតិចរាល់ 24ម៉ោង ទៅ 48ម៉ោងម្តង។
អ្នកជំងឺខ្សោយថ្លើម ឬខ្សោយតម្រងនោម អាចបណ្តាលឱ្យប៉ះពាល់ដល់លក្ខណៈរបស់ Glipizide និងអាចបន្ថយសមត្ថភាពនៃការបង្កើតគ្លុយកូសផងដែរ ផលប៉ះពាល់ទាំង2នេះ បង្កើនហានិភ័យប្រតិកម្មថយចុះជាតិស្ករក្នុងឈាមធ្ងន់ធ្ងរ។
អ្នកជំងឺមនុស្សចាស់ ដេកលើគ្រែ ឬកង្វះអាហាររូបត្ថម្ភ និងអ្នកដែលមានបញ្ហាកង្វះ Adrenal និង pituitary គឺងាយនឹងបណ្តាលឱ្យមានសកម្មភាពថយចុះជាតិស្ករក្នុងឈាមធ្ងន់ធ្ងររបស់ឱសថបញ្ចុះជាតិគ្លុយកូស។ ការថយចុះជាតិស្ករក្នុងខ្លួនអាចពិបាកដឹងចំពោះអ្នកជំងឺមនុស្សចាស់ និងអ្នកជំងឺដែលប្រើឱសថ Beta-adrenergic blocking ។ ការថយចុះជាតិស្ករក្នុងឈាមទំនងងាយនឹងកើតឡើងនៅពេលបរិភោគអាហារមានកាល់ឡូរីតិចបន្ទាប់ពីការហាត់កីឡា ខ្លាំងក្លា ឬរយៈពេលយូរ នៅពេលផឹកស្រា ឬនៅពេលលេបឱសថបញ្ចុះជាតិគ្លុយកូសច្រើនមុខ។
ការបាត់បង់ការគ្រប់គ្រងជាតិស្ករក្នុងឈាម
នៅពេលអ្នកជំងឺទឹកនោមផ្អែមមានសភាពល្អជាមួយកម្រិតព្យាបាលមួយទទួរងភាពតាមតឹងក្នុងអារម្មណ៍ដូចជាក្តៅ ខ្លួន ប៉ះទង្គិចផ្លូវចិត្ត ការឆ្លងមេរោគ ឬការវះកាត់ ការបាត់បង់ការគ្រប់គ្រងជាតិស្ករក្នុងឈាមអាចកើតមាន។ នៅពេលនេះត្រូវបញ្ឈប់ការប្រើ Glipizide ហើយត្រូវប្រើអាំងស៊ុយលីន។
ប្រសិទ្ធភាពនៃឱសថលេបបញ្ចុះជាតិស្ករក្នុងឈាមណាមួយរួមមាន Glipizide ក្នុងការបន្ថយជាតិស្ករក្នុងឈាមទៅកម្រិតមួយដែលចង់បាន ថយចុះចំពោះអ្នកជំងឺជាច្រើនក្នុងរយៈពេលមួយ។ បញ្ហានេះអាចដោយសារការវិវត្តន័នៃសភាពអ្នកជំងឺទឹកនោមផ្អែម ឬដោយសារការថយចុះការឆ្លើយតបទៅនឹងឱសថ។ បាតុភូតនេះគឺត្រូវបានគេដឹងថាជា ការបរាជ័យបន្ទាប់បន្សំ ដើម្បីសម្គាល់ភាពខុសប្លែកវាពីការបរាជ័យចំបងចំពោះឱសថគ្មានប្រសិទ្ធភាពជាមួយអ្នកជំងឺ ម្នាក់ៗពេលប្រើលើកដំបូង។ ការកែតម្រូវកម្រិតប្រើត្រឹមត្រូវ និងការគោរពតាមរបបអាហារគួរតែត្រូវធ្វើការវាយតម្លៃមុនពេលចាក់ថ្នាក់អ្នកជំងឺម្នាក់ចូលក្នុងការបរាជ័យបន្ទាប់បន្សំ។
ការបាត់បង់ការគ្រប់គ្រងជាតិស្ករក្នុងឈាម
នៅពេលអ្នកជំងឺទឹកនោមផ្អែមមានសភាពល្អជាមួយកម្រិតព្យាបាលមួយទទួលរងភាពតានតឹងក្នុងអារម្មណ៍ដូចជាក្តៅខ្លួន ប៉ះទង្គិចផ្លូវចិត្ត ការឆ្លងមេរោគ ឬការវះកាត់ ការបាត់បង់ការគ្រប់គ្រងជាតិស្ករក្នុងឈាមអាចកើតមាន។ នៅពេលនេះត្រូវបញ្ឈប់ការប្រើ Glipizide ហើយត្រូវប្រើអាំងស៊ុយលីន។
ប្រសិទ្ធភាពនៃឱសថលេបបញ្ចុះជាតិស្ករក្នុងឈាមណាមួយរួមមាន Glipizide ក្នុងការបន្ថយជាតិស្ករក្នុងឈាមទៅកម្រិតមួយដែលចង់បាន ថយចុះចំពោះអ្នកជំងឺជាច្រើនក្នុងរយៈពេលមួយ។ បញ្ហានេះអាចដោយសារការវិវត្តន៍នៃសភាពអ្នកជំងឺទឹកនោមផ្អែម ឬដោយសារការថយចុះការឆ្លើយតបទៅនឹងឱសថ។ បាតុនេះគឺត្រូវបានគេដឹងថាជា ការបរាជ័យបន្ទាប់ប្សំ ដើម្បីសម្គាល់ភាពខុសប្លែកវាពីការបរាជ័យចំបងចំពោះឱសថគ្មានប្រសិទ្ធភាពជាមួយអ្នកជំងឺ ម្នាក់ៗពេលប្រើលើកដំបូង។ ការកែតម្រូវកម្រិតប្រើត្រឹមត្រូវ និងការគោរពតាមរបបអាហារគួរតែត្រូវធ្វើការវាយតម្លៃមុនពេលចាត់ថ្នាក់អ្នកជំងឺម្នាក់ចូលក្នុងការបរាជ័យបន្ទាប់បន្សំ។
តេស្តមន្ទីរពិសោធន៍
ជាតិស្ករនៅក្នុងឈាមគួរតែធ្វើការត្រួតពិនិត្យជាទៀងទាត់។ ការវាស់ Glycosylated hemoglobin គួរតែអនុវត្តន៍ និងគោលដៅត្រូវបានវាយតម្លៃតាមស្ទងដាបច្ចប្បន្ន។
ជំងឺតម្រងនោម និងថ្លើម
Pharmacokinetics និង/ឬ Pharmacodynamics របស់ Glipizide អាចត្រូវបានប៉ះពាល់ចំពោះអ្នកជំងឺដែលខ្សោយមុខងារតម្រងនោម ឬថ្លើម។ ប្រសិនបើជាតិស្ករក្នុងឈាមថយចុះកើតមានលើអ្នកជំងឺប្រភេទនេះវាអាចមានរយៈពេលយូរ ហើយការព្យាបាលជំនួសសមរម្យមួយ។
ព៌ត័មានសម្រាប់អ្នកជំងឺ
ហានិភ័យនៃការថយចុះជាតិស្ករក្នុងឈាម រោគសញ្ញារបស់វា និងការព្យាបាល និងលក្ខខណ្ឌដែលជំរុញឱ្យកើតមាន គួរត្រូវបានគេធ្វើការពន្យល់ដល់អ្នកជំងឺ និងក្រុមគ្រួសារដែលទទួលខុសត្រូវអ្នកជំងឺ។ ការបរាជ័យចំបង និងបន្ទាប់បន្សំ គួរតែធ្វើការពន្យល់ផលដែរ។
Precautions
G6PD-deficiency: Since glipizide belongs to the class of sulfonylurea agents, caution should be used in patients with G6PD-deficiency. Treatment of patients with G6PD-deficiency with sulfonylurea agents can lead to haemolytic anemia and a non-sulfonylurea alternative should be considered.
Hypoglycemia: All sulfonylurea drugs including glipizide are capable of producing severe hypoglycemia which may result in coma, and may require hospitalization. Patients experiencing severe hypoglycemia should be managed with appropriate glucose therapy and be monitored for a minimum of 24-48 hours.
Renal or hepatic insufficiency may affect the disposition of glipizide and may also diminish gluconeogenic capacity, both of which increase the risk of serious hypoglycemic reactions. Elderly, debilitated or malnourished patients and those with adrenal or pituitary insufficiency are particularly susceptible to the hypoglycemic action of glucose-lowering drugs. Hypoglycemia may be difficult to recognize in the elderly, and in people who are taking beta-adrenergic blocking drugs. Hypoglycemia is more likely to occur when caloric intake is deficient, after severe or prolonged exercise, when alcohol is ingested, or when more than one glucose-lowering drug is used.
Loss of Control of Blood Glucose: When a patient stabilized on a diabetic regimen is exposed to stress such as fever, trauma, infection, or surgery, a loss of control may occur. At such times, it may be necessary to discontinue glipizide and administer insulin. The effectiveness of any oral hypoglycemia drug, including glipizide, in lowering blood glucose to a desired level decreases in many patients over a period of time. This may be due to progression of the severity of the diabetes or to diminished responsiveness to the drug. This phenomenon is known as secondary failure, to distinguish it from primary failure in which the drug is ineffective in as individual patient when first given. Adequate adjustment of dose and adherence to diet should be assessed before classifying a patient as a secondary failure.
Laboratory Tests: Blood glucose should be monitored periodically. Measurement of glycosylated hemoglobin should be performed and goals assessed by the current standard of care.
Renal and Hepatic Disease: The pharmacokinetics and/or pharmacodynamics of glipizide may be affected in patients with impaired renal or hepatic function. If hypoglycemia should occur in such patients, it may be prolonged and appropriate management should be instituted.
Information for Patients: The risks of hypoglycemia, its symptoms and treatment, and conditions that predispose to its development should be explained to patients and responsible family members. Primary and secondary failure should also be explained.
-
សកម្មភាពឱសថ
Mechanism of action
Oral blood glucose lowering drug of the sulfonylurea class.
The primary mode of action is the stimulation of insulin secretion from the beta-cells of pancreatic islet tissue. Stimulation of insulin secretion by glipizide in response to a meal is of major importance. Fasting insulin levels are not elevated even on long-term glipizide administration, but the postprandial insulin response continues to be enhanced after at least 6 months of treatment. The insulinotropic response to a meal occurs within 30 minutes after oral dose of glipizide in diabetic patients, but elevated insulin levels do not persist beyond the time of the meal challenge. There is also increasing evidence that extrapancreatic effects involving potentiation of insulin action form a significant component of the activity of glipizide.
Blood sugar control persists for up to 24 hours after a single dose of glipizide, even though plasma levels have declined to a small fraction of peak levels by that time.
*ព័ត៌មានឱសថត្រូវបានរៀបរៀងដោយ អ៊ីម៉ាតុគឹ មេឌីក (ខេមបូឌា) ដោយផ្អែកលើប្រភពព័ត៌មានខាងក្រោម។ សម្រាប់ព័ត៌មានលម្អិត សូមស្វែងរកនៅក្នុងក្រដាសព័ត៌មាននៃឱសថនីមួយៗ ឬ សាកសួរទៅកាន់ក្រុមហ៊ុនឱសថឬតំណាងចែកចាយនៃឱសថនីមួយៗ។
ប្រភពព័ត៌មាន៖
- ក្រដាសព័ត៌មាននៃឱសថសម្រាប់អ្នកជំនាញវេជ្ជសាស្ត្រដែលប្រើប្រាស់នៅប្រទេសជប៉ុន (Pharmaceutical and Medical Devices Agency, Pmda): https://www.pmda.go.jp
- ព័ត៌មានសង្ខេបនៃឱសថសម្រាប់អ្នកជំងឺដែលប្រើប្រាស់នៅប្រទេសជប៉ុន: http://www.rad-ar.or.jp
